La eutanasia es parte del derecho humano a tener una muerte digna y existen diferentes medios para lograrla, sin sufrimiento y de acuerdo con los valores de la persona; mientras que solo en siete países del mundo es legal, en México se permite la decisión de suspender o rechazar tratamientos que prolongan la vida y los cuidados paliativos, afirmó Asunción Álvarez del Río, profesora e investigadora del Departamento de Psiquiatría y Salud Mental de la Facultad de Medicina (FM) de la UNAM.
Al legislar en la materia, consideró, “hay que saber que un derecho no es obligación, no se tiene que pedir si no se quiere; pero no se puede imponer a los demás que no la puedan pedir”.
“La eutanasia no se ha legislado en más lugares del mundo porque nos cuesta mucho trabajo hablar de la muerte y pensar que podemos querer morir en algún momento, también por asuntos religiosos; muchas veces porque hay grupos de poder que quieren imponer una visión religiosa a todos por igual, en lugar de dejar que cada quien, en conciencia, una vez que algo es legal, decida si lo usa o no, siguiendo su conciencia y los lineamientos de su religión, si la tiene o no”, señaló la especialista.
Autora de varios libros sobre el tema, comentó que se ha obstaculizado la legislación de la eutanasia por las creencias de personas que tienen la capacidad para intervenir en las políticas públicas de los países e impedir que legislaciones la aprueben. Es un tópico complicado: en algunas personas impera la idea de que va en contra de Dios y, si son religiosos, piensan que esto es algo malo, “y así se vende, no como una decisión personal, sino como algo que deciden algunos sobre otros”.
Para la doctora en bioética no hemos discutido suficiente sobre lo que significa tener libertad al final de la vida, porque eso representa la eutanasia: que alguien sepa que puede seguir viviendo con la confianza de que cuando las cosas se ponen muy mal, puede pedir ayuda y dejar de sufrir.
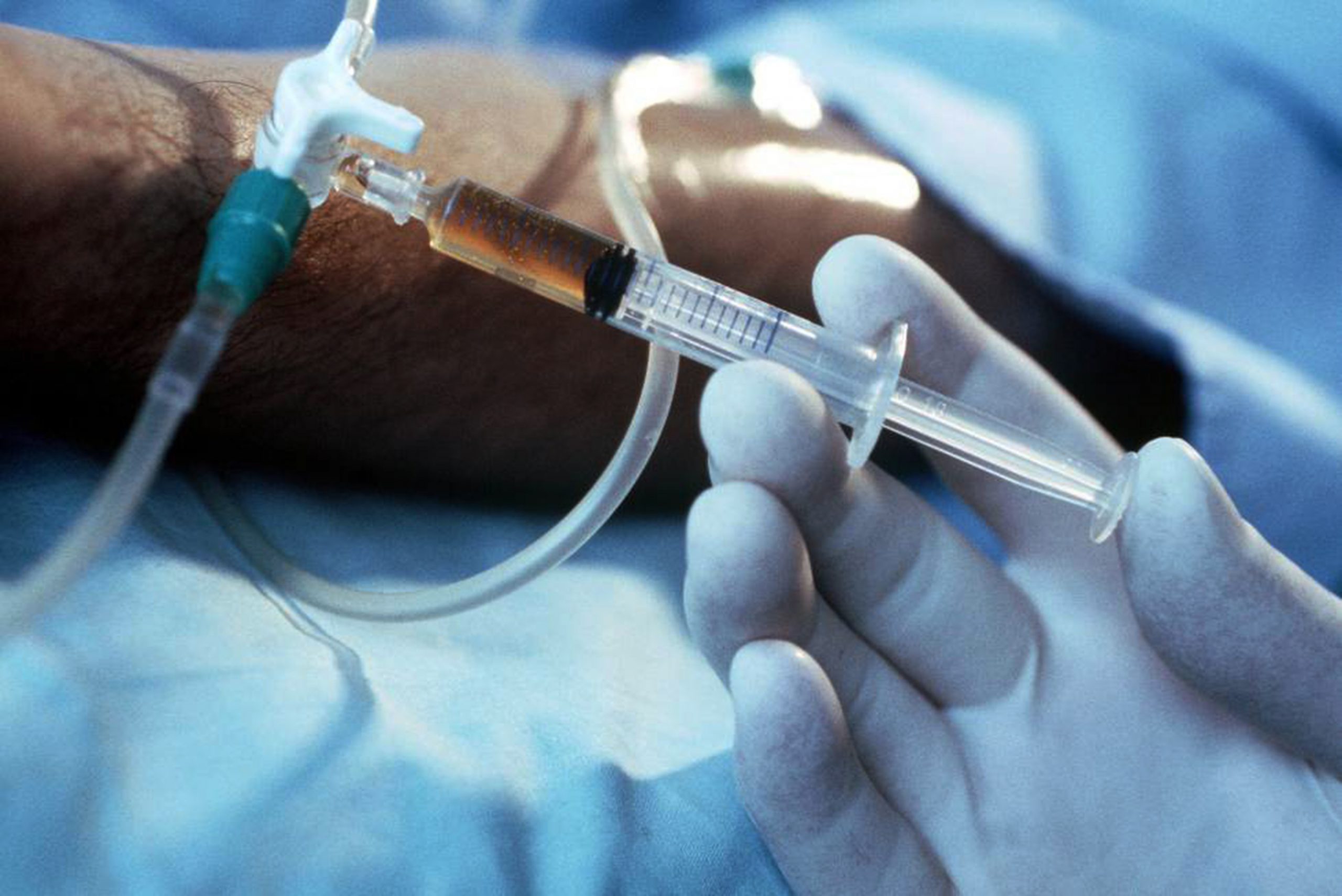
Se trata de una acción que se realiza en el contexto de la atención médica, en la cual un especialista de la salud causa la muerte de un paciente mediante una inyección de medicamentos que la producen de manera rápida y sin dolor. Debe hacerse a petición del paciente porque está sufriendo y quiere acabar con esa situación.
Álvarez del Río se preguntó ¿qué pasa cuando un paciente no se puede comunicar? Y estimó que posiblemente se debe a que recibe tratamientos de los cuales depende su vida, de soporte vital; si hay elementos para decir que no va a recuperar la conciencia, su estado de salud o la calidad de vida, hay que considerar para qué se le sigue prolongando, quizá no es en su beneficio. Antes se llamaba eutanasia pasiva, pero ahora se le conoce como limitación del esfuerzo terapéutico.
En otras naciones
Solamente en siete países del mundo es legal la eutanasia: Bélgica, Luxemburgo, Colombia, Canadá, Nueva Zelanda, España y Países Bajos, esta última fue la primera nación en aprobar este procedimiento, en abril de 2002.
Bélgica le siguió en junio de 2002, mientras que en Luxemburgo se legalizó siete años después, en marzo de 2009; aunque en Colombia no hay legislación, a partir de 1997 se despenalizó y la Corte Constitucional de ese país hizo que el Ministerio de Salud regulara el derecho a una muerte digna en 2014.
Canadá legisló en 2016 la eutanasia como “asistencia médica para morir” y aprobó el suicidio asistido. En Nueva Zelanda la legislación siguió a un referendo realizado junto con las elecciones generales en 2020, en el que la mayoría de la población votó por aprobar la medida que entrará en vigor a finales de 2021.
En México la eutanasia no es legal, pero se cuenta con la Ley de Voluntad Anticipada, la cual permite que se rechacen tratamientos que ya no quiere el paciente, que solo le prolongan la vida y le causan sufrimiento. Se puede hacer directamente o mediante un documento de voluntad anticipada para cuando no pueda decirlo directamente. La persona deja de recibir tratamientos que ya no le ayudan; antes se llamaba eutanasia pasiva. Es muy importante que haya este avance en la ley, porque algunos médicos pueden pensar que si retiran el tratamiento, cometen homicidio por omisión.
Hay una idea sobre la calidad de vida que con frecuencia se asocia a vivir más, comentó la especialista y autora del libro Práctica y Ética de la eutanasia. Y agregó «hay intervenciones en la atención médica al final de la vida que no son eutanasia, son cuidados paliativos que buscan no prolongar la vida, sino darle calidad de vida por el tiempo que le quede a una persona. No se trata de prolongar la vida, sino de la calidad de la misma, siempre y cuando las personas estén dispuestas a aceptar esos cuidados; se ignora que pueden decidir ya no tener esos cuidados porque ya no alivian el sufrimiento, es una cuestión de autonomía que no se respeta en ocasiones”.
Pacientes psiquiátricos
Al respecto, la universitaria apuntó que existen países donde se les permite la eutanasia, porque se cumplen los requisitos más importantes, siempre y cuando pueda hacer un pedido voluntario. Hay que saber que ser este tipo de pacientes no quiere decir que tienen perdido el juicio: hay ocasiones en las cuales una persona que quizá padece depresiones profundas y tiene etapas donde sabe que no quiere seguir así, puede hacer un pedido totalmente racional.
En Países Bajos y Bélgica una persona con enfermedad psiquiátrica quien ha probado tratamientos por años y tiene sufrimiento intolerable, cumple los requisitos porque la ley dice que debe hacer el pedido voluntariamente. Suiza también tiene legislación al respecto. Un padecimiento psiquiátrico puede causar tanto o más sufrimiento que una enfermedad física, consideró la especialista.
Álvarez del Río detalló que la familia cuenta mucho. En Países Bajos se han hecho estudios de cómo llevan el duelo; aunque no podemos generalizar, que alguien diga que quiere morir por eutanasia obliga a hablar de lo que está pasando. “Hay lugar para las despedidas, las palabras y los sentimientos cuando se va a dar la separación por la muerte de alguien. Se ha encontrado que el duelo es mejor, porque se hace todo esto antes que alguien muera; el duelo depende de qué se hace con la persona antes que se pierda físicamente”.
La experta exhortó a reflexionar cómo se quiere vivir la última etapa, cómo se desea el cierre de nuestra obra, platicarlo y que otros sepan lo que queremos. Así podemos aprovechar mejor la vida.